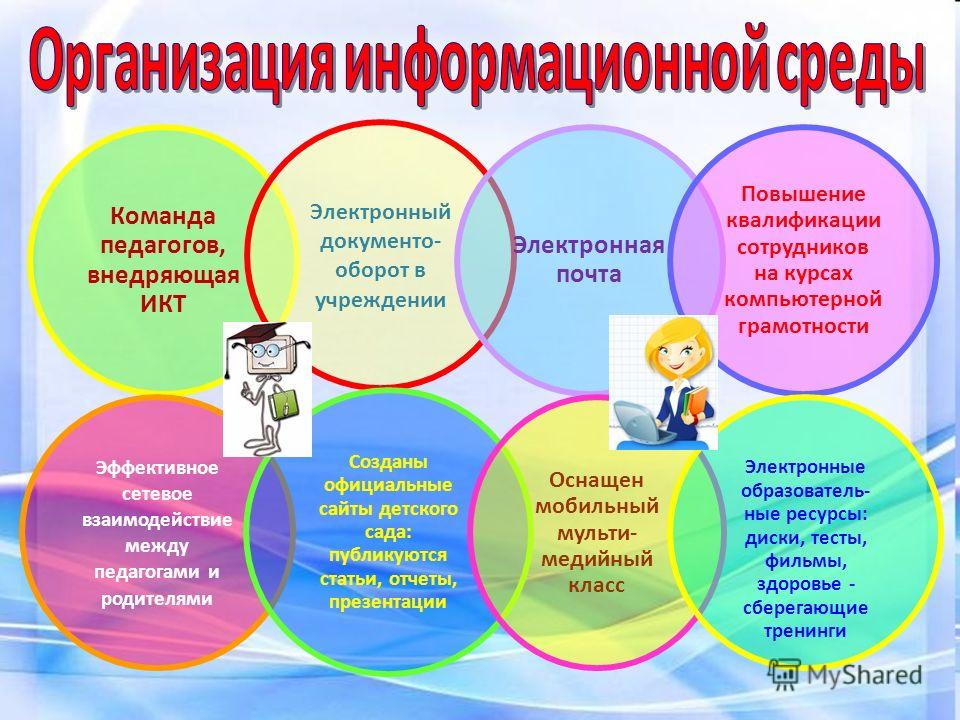
Понятие ппрс доу: Требования к развивающей предметно-пространственной среде в контексте ФГОС дошкольного образования
ППРС в ДОУ
Муниципальное автономное дошкольное образовательное учреждение “Центр развития ребенка-детский сад №411 Ново-Савиновского района г. Казани”
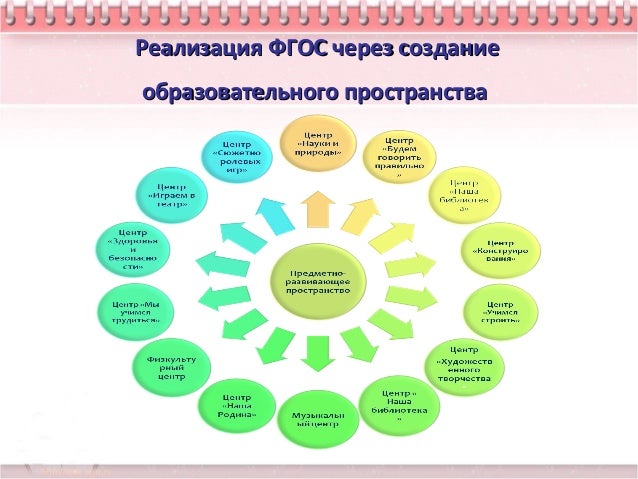
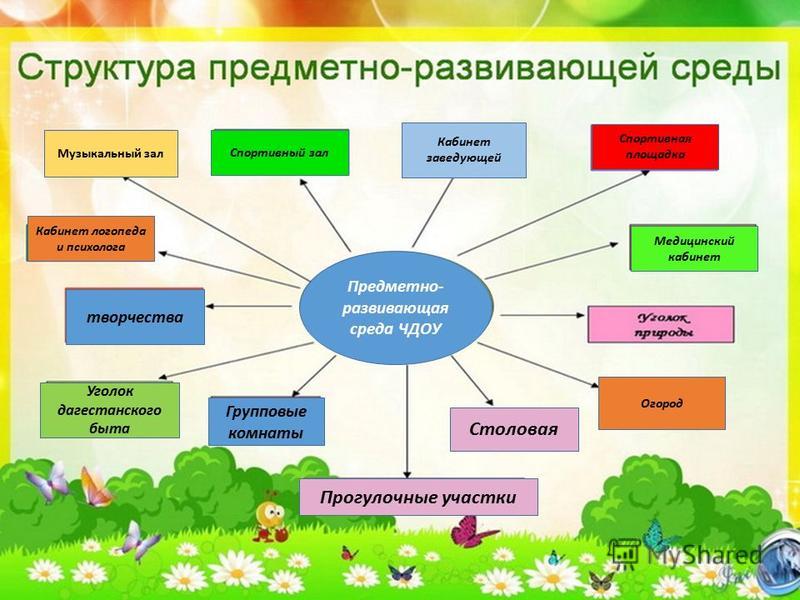
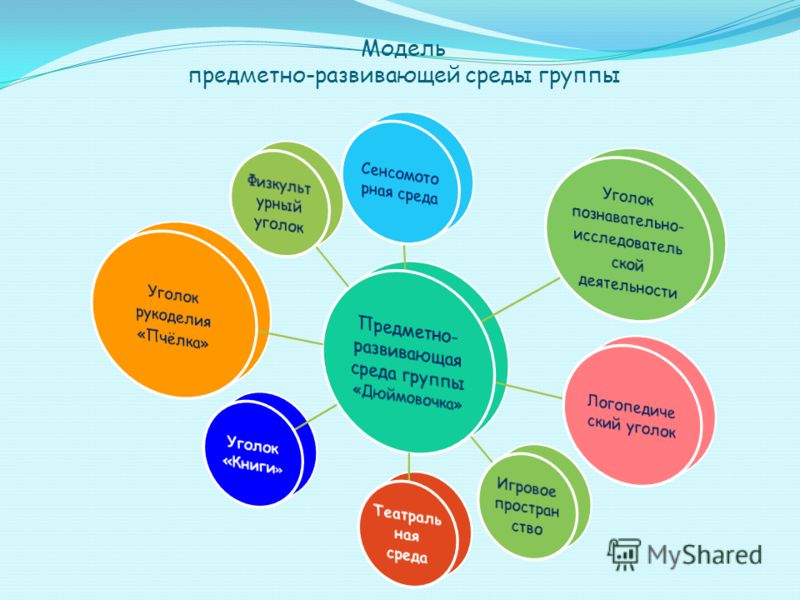
Предметно – пространственная развивающая среда
в МАДОУ «Центр развития ребенка – детский сад № 411»
в соответствии ФГОС ДО
Образовательная система выполняет жизненно важную функцию – а именно функцию помощи и поддержки при вхождении воспитанников в мир социального опыта. Одним из необходимых условий в обучении и воспитании становится создание развивающего пространства в ДОУ. Организуя предметно-пространственную среду в групповом помещении, в кабинетах специалистов, в раздевалках, педагоги учитывают всё, что будет способствовать становлению базовых характеристик личности каждого ребёнка: закономерности психического развития дошкольников, показатели их здоровья, психофизиологические и коммуникативные особенности, уровень общего и речевого развития, а также эмоционально сферы. Учёт способностей, интересов, темпа продвижения каждого ребёнка, создание условий для его развития независимо от уровня исходной подготовленности – вот чем руководствуемся мы, педагоги в своей профессиональной деятельности.
Учёт способностей, интересов, темпа продвижения каждого ребёнка, создание условий для его развития независимо от уровня исходной подготовленности – вот чем руководствуемся мы, педагоги в своей профессиональной деятельности.
Младший дошкольный возраст:
Для детей этого возраста – достаточно большое пространство в группе для удовлетворения потребности в двигательной активности. Правильно организованная развивающая среда позволяет каждому малышу найти занятие по душе, поверить в свои силы и способности, научиться взаимодействовать с педагогами и со сверстниками, понимать и оценивать их чувства и поступки, а ведь именно это и лежит в основе развивающего обучения.
При создании развивающего пространства в групповом помещении мы учитываем ведущую роль игровой деятельности в развитии, это в свою очередь обеспечит эмоциональное благополучие каждого ребёнка, развитие его положительного самоощущения, компетентности в сфере отношений к миру, к людям, к себе, включение в различные формы сотрудничества, что и является основными целями дошкольного обучения и воспитания.
Средний дошкольный возраст:
Организация жизни и воспитание детей пятого года жизни направлены на дальнейшее развитие умения понимать окружающих людей, проявлять к ним доброжелательное отношение, стремиться к общению и взаимодействию.
Предметно-развивающая среда групп организуется с учётом возможностей для детей играть и заниматься отдельными подгруппами. Пособия и игрушки располагаются так, чтобы не мешать их свободному перемещению. Предусмотрено место для временного уединения дошкольника, где он может подумать, помечтать.
Старший дошкольный возраст:
В старшем дошкольном возрасте и у детей подготовительной к школе группы происходит интенсивное развитие интеллектуальной, нравственно-волевой и эмоциональной сфер личности. Переход в более старшую возрастную группу связан с изменением психологической позиции детей: они впервые начинают ощущать себя старшими среди других детей в детском саду. Воспитатель помогает дошкольникам понять это новое положение.
Предметно-развивающая среда организуется так, чтобы каждый ребёнок имел возможность заниматься любимым делом. Размещение оборудования по секторам позволяет детям объединиться подгруппами по общим интересам (конструирование, рисование, ручной труд, театрально-игровая деятельность; экспериментирование). Обязательными в оборудовании являются материалы, активизирующие познавательную деятельность: развивающие игры, технические устройства и игрушки и т. д. Широко используются материалы, побуждающие детей к освоению грамоты.
При проектировании предметно-развивающей среды в группе
необходимо выделять следующие основные составляющие:
– пространство;
– время;
– предметное окружение.
Такое проектирование среды, в отличие от перечисления содержания предметной составляющей среды, показывает её влияние на развитие ребенка. Проектирование среды с использованием таких составляющих, позволяет представить все особенности жизнедеятельности ребенка в среде.
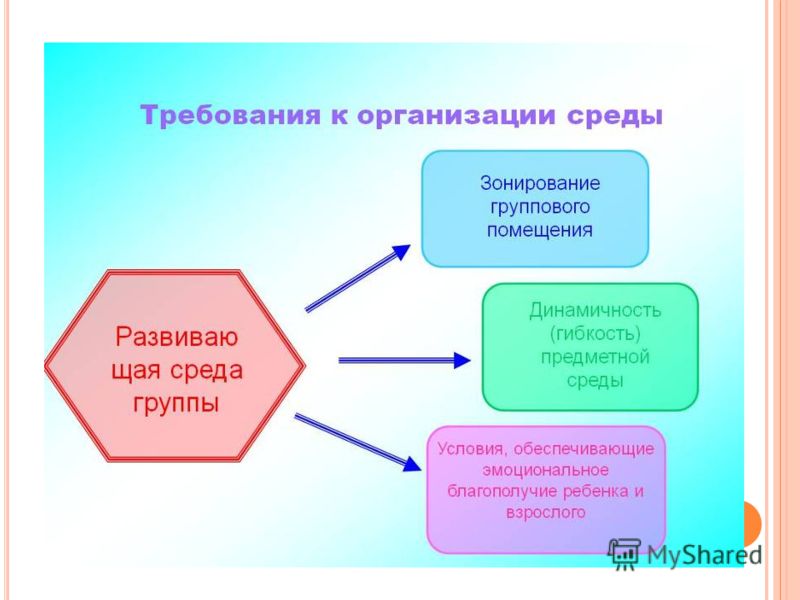
 Успешность влияния развивающей среды на ребенка обусловлена его активностью в этой среде. Вся организация педагогического процесса предполагает свободу передвижения ребенка. В среде необходимо выделить следующие зоны для разного рода видов активности:
Успешность влияния развивающей среды на ребенка обусловлена его активностью в этой среде. Вся организация педагогического процесса предполагает свободу передвижения ребенка. В среде необходимо выделить следующие зоны для разного рода видов активности:1 – рабочая
2 – активная
3 – спокойная
Главной задачей воспитания дошкольников являются создание у детей чувства эмоционального комфорта и психологической защищённости. В детском саду ребёнку важно чувствовать себя любимым и неповторимым. Поэтому важным является и среда, в которой проходит воспитательный процесс.
Требования к развивающей предметно-пространственной среде в контексте ФГОС дошкольного образования
-
- Сведения об образовательной огранизации
- Основные сведения
- Структура и органы управления образовательной организацией
- Документы
- Образование
- Краткосрочные образовательные практики
- КОП технической направленности – основные понятия
- Краткосрочные образовательные практики технической направленности
- Образовательные стандарты
- Руководство.
 Педагогический (научно-педагогический) состав.
Педагогический (научно-педагогический) состав. - Материально-техническое обеспечение и оснащенность образовательного процесса
- Платные образовательные услуги
- Финансово-хозяйственная деятельность
- Вакантные места для приема (перевода)
- Доступная среда
- Международное сотрудничество
- Прием в ДОУ
- Нормативные правовые акты
- Локальные акты
- Бланки документов для родителей
- Организация питания обучающихся
- Информация об организаторе питания и меню
- Новости питания
- Нормативно-правовые, распорядительные акты
- Результаты проведения контрольных мероприятий об организации питания в МДОУ (акты, справки, протоколы)
- Рекомендации по формированию навыков здорового питания
- Вопросы по питанию в детском саду
- Независимая оценка качества образования
- Противодействие коррупции
- Условия для лиц с ограниченными возможностями здоровья и инвалидов
- Навигатор «Школа рядом»
- Бережливые технологии в образовании
- Для родителей
- Инструкции и образцы документов
- Формирование бюджета МАДОУ
- Запись ребенка в детский сад
- Подготовка к детскому саду
- Компенсация родительской платы
- Правила для родителей
- Режим дня
- Специалисты советуют
- Советы педагогов
- Советы медика
- Советы психолога
- Советы логопеда
- Советы инструктора по физвоспитанию
- Анкета для родителей
- ФГОС для родителей
- Личный кабинет дошкольника
- С детского сада со спортом – АМКАРЯТА нашего города!
- Для педагогов
- Сравнительный анализ ФГТ и ФГОС ДО
- Сравнительный анализ изменений д/о в соответствии с ФГОС.

- «Изюминки педагогов»
- Проект модели ЭФК
- Аттестация педагогов – нормативные документы
- Приказ Минобрнауки 276
- ПРИКАЗ Об утверждении профессионального стандарта
- Приказ 761н
- РППС в соответствии с детскими видами деятельности
- Требования к РППС по ФГОС
- Таблица для анализа и оценки РППС группы
- Безопасность
- Профилактика ДТП
- Пожарная безопасность
- Безопасность в быту
- Информационная безопасность
- Новости
- Конкурсы
- Дистанционное обучение
- Младшая группа
- Средняя группа
- Старшая группа
- Подготовительная группа
- Финансовая грамотность дошкольников
- Техническое конструирование
- Проект «Читаем ВМЕСТЕ»
- 12 месяцев – 12 конкурсов
- Обратная связь
- Карта сайта
- Сведения об образовательной огранизации
-
Полезные ссылки
Гимн Пермского края
Оценить качество услуг, предоставляемых МАДОУ 371 на портале «Оценка качества муниципальных услуг в Пермском крае»:
Независимая оценка качества оказания услуг – bus.
 gov.ru
gov.ru
На главную – Для педагогов
| № п/п | Требование | Содержание |
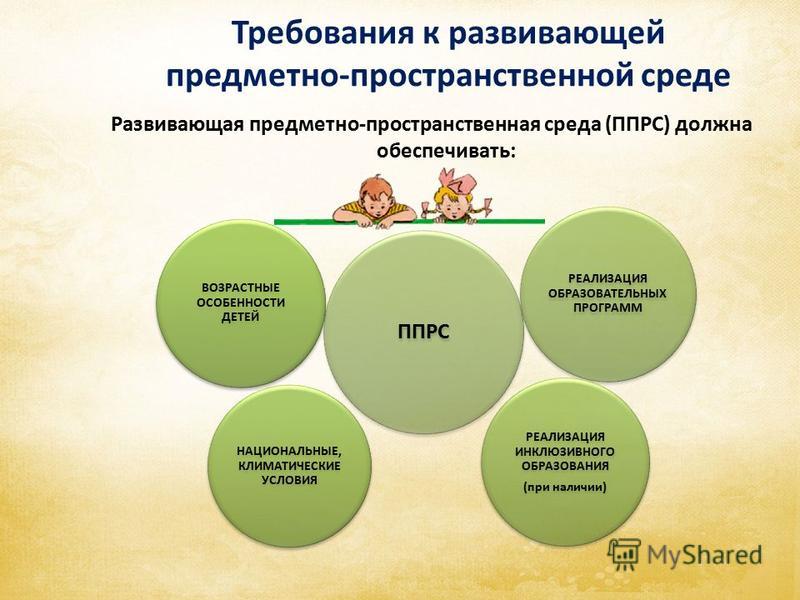
| 1. | Развивающая предметно-пространственная среда должна обеспечивать: | реализацию различных образовательных программ |
| в случае организации инклюзивного образования – необходимые для него условия | ||
| учет национально-культурных, климатических условий, в которых осуществляется образовательная деятельность | ||
| учет возрастных особенностей детей | ||
| возможность общения и совместной деятельности детей (в том числе детей разного возраста) и взрослых | ||
| возможность двигательной активности детей | ||
| возможность для уединения | ||
| возможность самовыражения | ||
|
эмоциональное благополучие | ||
| 2. | Развивающая предметно-пространственная среда должна быть: |
|
| 3. | Развивающая предметно-пространственная среда должна отражать содержание образовательных областей: |
|
| 4. | Развивающая предметно-пространственная среда должна обеспечивать различные виды детской деятельности: | в младенческом возрасте (2 месяца – 1 год)
в раннем возрасте (1 год – 3 года)
для детей дошкольного возраста (3 года – 8 лет)
|
| № п/п | Требования к предметно-пространственной среде | Содержание |
| 1. | Насыщенность среды |
Это обеспечивает ⇓
|
| 2. | Трансформируемость пространства | Возможность изменений предметно-пространственной среды в зависимости от образовательной ситуации, в том числе от меняющихся интересов и возможностей детей. |
| 3. | Полифункциональность материалов |
|
| 4. | Вариативность среды |
|
| 5. | Доступность среды |
|
| 6. | Безопасность предметно-пространственной среды | Соответствие всех ее элементов требованиям по обеспечению надежности и безопасности их использования. |
Послеродовая депрессия — StatPearls — NCBI Bookshelf
Непрерывное обучение
Примерно у каждой седьмой женщины может развиться послеродовая депрессия (ППД). В то время как женщины, переживающие бэби-блюз, как правило, быстро выздоравливают, ППД имеет тенденцию длиться дольше и серьезно влияет на способность женщин вернуться к нормальному функционированию. PPD влияет на мать и ее отношения с младенцем. Ответ материнского мозга и поведение скомпрометированы в PPD. По словам Бека в 2006 году, до половины ПРЛ у молодых матерей остаются недиагностированными из-за конфликта в личной жизни и нежелания раскрывать это близким членам семьи. Вокруг молодых матерей также существует стигматизация, поскольку раскрытие информации может привести к отказу и страху отсутствия поддержки. В этом упражнении рассматривается оценка, лечение и осложнения послеродовой депрессии и подчеркивается важность подхода межпрофессиональной команды к ее лечению.
В этом упражнении рассматривается оценка, лечение и осложнения послеродовой депрессии и подчеркивается важность подхода межпрофессиональной команды к ее лечению.
Цели:
-
Опишите распространенные симптомы послеродовой депрессии.
-
Укажите причины, по которым женщины могут не обращаться за медицинской помощью в связи с послеродовой депрессией.
-
Обзор стратегий лечения послеродовой депрессии.
-
Запланируйте обсуждение среди межпрофессиональных членов межпрофессиональной бригады относительно выявления, оценки и лечения послеродовой депрессии, чтобы это состояние было быстро выявлено и можно было немедленно применить соответствующее лечение, улучшая результаты лечения пациентов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Роды — сложный и утомительный процесс. Женщина претерпевает множество гормональных, физических, эмоциональных и психологических изменений на протяжении всей беременности. Огромные изменения происходят в семейном и межличностном мире матери. После родов мать может испытывать самые разные эмоции, от радости и удовольствия до печали и приступов плача. Эти чувства грусти и плаксивости называются «детской хандрой», и они, как правило, уменьшаются в течение первых 2 недель после родов.
Огромные изменения происходят в семейном и межличностном мире матери. После родов мать может испытывать самые разные эмоции, от радости и удовольствия до печали и приступов плача. Эти чувства грусти и плаксивости называются «детской хандрой», и они, как правило, уменьшаются в течение первых 2 недель после родов.
Примерно у каждой седьмой женщины может развиться послеродовая депрессия (ППД). В то время как женщины, страдающие бэби-блюзой, как правило, быстро выздоравливают, ППД, как правило, длится дольше и серьезно влияет на способность женщин вернуться к нормальному функционированию. PPD влияет на мать и ее отношения с младенцем. Ответ материнского мозга и поведение скомпрометированы в PPD. По словам Бека в 2006 году, до половины ПРЛ у молодых матерей остаются недиагностированными из-за конфликта в личной жизни и нежелания раскрывать это близким членам семьи. Вокруг молодых матерей также существует стигматизация, поскольку раскрытие информации может привести к отказу и страху отсутствия поддержки. [1]
[1]
Этиология
ППД может возникать у женщин с депрессией и тревогой в любом триместре беременности.
Факторы риска
Психологический: История депрессии и тревоги, предменструальный синдром (ПМС), негативное отношение к ребенку, нежелание выбора пола ребенка и история сексуального насилия являются постоянными факторами развития послеродовой депрессии.
Акушерские факторы риска: Беременность с риском, которая включает экстренное кесарево сечение и госпитализацию во время беременности. Отхождение мекония, выпадение пуповины, недоношенность или низкий уровень гемоглобина связаны с ППД.
Социальные факторы : Отсутствие социальной поддержки может вызвать послеродовую депрессию. Домашнее насилие в виде супружеского сексуального и физического, а также словесного насилия также может быть причинным фактором развития заболевания. Курение во время беременности является фактором риска развития ППД.
Образ жизни: привычки в еде, цикл сна, физическая активность и упражнения могут влиять на послеродовую депрессию. Известно, что витамин B6 участвует в послеродовой депрессии благодаря его превращению в триптофан, а затем в серотонин, который, в свою очередь, влияет на настроение. Цикл сна является одним из факторов, влияющих на риск депрессии. Очевидно, что снижение сна связано с послеродовой депрессией. Физическая активность и упражнения уменьшают депрессивные симптомы. Упражнения снижают низкую самооценку, вызванную депрессией. Упражнения увеличивают количество эндогенных эндорфинов и опиоидов, что положительно влияет на психическое здоровье. Это также повышает уверенность в себе и увеличивает способность решать проблемы, а также помогает сосредоточиться на окружающей среде. [2]
Известно, что витамин B6 участвует в послеродовой депрессии благодаря его превращению в триптофан, а затем в серотонин, который, в свою очередь, влияет на настроение. Цикл сна является одним из факторов, влияющих на риск депрессии. Очевидно, что снижение сна связано с послеродовой депрессией. Физическая активность и упражнения уменьшают депрессивные симптомы. Упражнения снижают низкую самооценку, вызванную депрессией. Упражнения увеличивают количество эндогенных эндорфинов и опиоидов, что положительно влияет на психическое здоровье. Это также повышает уверенность в себе и увеличивает способность решать проблемы, а также помогает сосредоточиться на окружающей среде. [2]
Эпидемиология
Послеродовая депрессия чаще всего возникает в течение 6 недель после родов. ППД встречается примерно у 6,5–20% женщин. Это чаще встречается у девочек-подростков, матерей, родивших недоношенных детей, и женщин, живущих в городских районах. Афроамериканские и латиноамериканские матери сообщили о появлении симптомов в течение 2 недель после родов, в отличие от белых матерей, которые сообщили о появлении симптомов позже, как сообщает одно исследование.
Патофизиология
Патогенез послеродовой депрессии в настоящее время неизвестен. Было высказано предположение, что генетика, гормональные и психологические факторы, а также стрессоры социальной жизни играют роль в развитии ПРЛ.
Роль репродуктивных гормонов в депрессивном поведении предполагает нейроэндокринную патофизиологию ПРЛ. Существует достаточно данных, подтверждающих, что изменения в репродуктивных гормонах стимулируют дисрегуляцию этих гормонов у чувствительных женщин. Патофизиология ППД может быть вызвана изменениями нескольких биологических и эндокринных систем, например, иммунной системы, гипоталамо-гипофизарно-надпочечниковой оси (ГГН) и лактогенных гормонов. Известно, что гипоталамо-гипофизарно-надпочечниковая ось (ГГН) участвует в болезненном процессе послеродовой депрессии. Ось HPA вызывает высвобождение кортизола при травме и стрессе, и если функция оси HPA ненормальна, то реакция снижает высвобождение катехоламинов, что приводит к плохой реакции на стресс. Гормоны, высвобождающие HPA, увеличиваются во время беременности и остаются повышенными до 12 недель после родов.
Гормоны, высвобождающие HPA, увеличиваются во время беременности и остаются повышенными до 12 недель после родов.
Быстрые изменения в репродуктивных гормонах, таких как эстрадиол и прогестерон, после родов могут быть потенциальным стрессором у восприимчивых женщин, и эти изменения могут привести к возникновению симптомов депрессии. Окситоцин и пролактин также играют важную роль в патогенезе ППД. Эти гормоны регулируют рефлекс притока молока, а также синтез грудного молока. Часто наблюдается, что недостаточность лактата и начало ППД происходят одновременно. Низкий уровень окситоцина особенно наблюдается при PPD и нежелательном раннем отлучении от груди. В третьем триместре более низкие уровни окситоцина связаны с усилением депрессивных симптомов во время беременности и после родов. [6]
Анамнез и медицинский осмотр
Послеродовая депрессия диагностируется при наличии не менее пяти депрессивных симптомов в течение как минимум 2 недель. В Диагностическом и статистическом руководстве по психическим расстройствам (DSM–5) послеродовая депрессия рассматривается, когда у пациентки наряду с перипартальным началом наблюдается большой депрессивный эпизод, и она не упоминается как отдельное заболевание. По определению, это большой депрессивный эпизод с началом беременности или в течение 4 недель после родов. Девять симптомов присутствуют почти каждый день и представляют собой изменение предыдущей рутины. Диагноз должен включать либо депрессию, либо ангедонию (потеря интереса) в дополнение к пяти диагностируемым симптомам.
По определению, это большой депрессивный эпизод с началом беременности или в течение 4 недель после родов. Девять симптомов присутствуют почти каждый день и представляют собой изменение предыдущей рутины. Диагноз должен включать либо депрессию, либо ангедонию (потеря интереса) в дополнение к пяти диагностируемым симптомам.
-
Депрессивное настроение (субъективное или наблюдаемое) присутствует большую часть дня
-
Потеря интереса или удовольствия, большую часть дня
-
Инсксими или гиперссомния
-
Психомоторская отставка или агитация 4
- 9
-
. Бесполезность или чувство вины
-
Потеря энергии или усталость
-
Суицидальные мысли или попытки и повторяющиеся мысли о смерти
-
Нарушение концентрации внимания или нерешительность
-
Изменение веса или аппетита (изменение веса на 5% за 1 месяц)
Эти симптомы могут привести к значительному дистрессу и/или ухудшению состояния. Кроме того, эти симптомы не связаны с веществом или заболеванием. Психотическое расстройство не является причиной эпизода, равно как и предшествующий маниакальный или гипоманиакальный эпизод.
Кроме того, эти симптомы не связаны с веществом или заболеванием. Психотическое расстройство не является причиной эпизода, равно как и предшествующий маниакальный или гипоманиакальный эпизод.
В 10-й редакции Международной статистической классификации болезней и проблем, связанных со здоровьем (МКБ-10), послеродовое начало определяется в течение 6 недель после родов. МКБ-10 описывает депрессивный эпизод следующим образом:
-
При типичных депрессивных эпизодах легкой, средней или тяжелой степени у пациента наблюдается подавленное настроение со снижением активности и энергии.
-
Способность к удовольствию, интересу и концентрации снижена. Больной чувствует сильную усталость после минимальных усилий, нарушение сна и снижение аппетита. Обычно присутствуют чувство вины или бесполезности, а также снижение самооценки и уверенности в себе.
-
Соматические симптомы, такие как ангедония, необычная ходьба очень рано утром, ажитация, потеря веса, снижение либидо, снижение аппетита и выраженная психомоторная заторможенность.
 Эти симптомы мало меняются изо дня в день и не зависят от обстоятельств.
Эти симптомы мало меняются изо дня в день и не зависят от обстоятельств. -
Депрессивный эпизод может быть классифицирован как легкий, умеренный или тяжелый в зависимости от тяжести и количества симптомов.
Признаки и симптомы ППД идентичны не послеродовой депрессии с дополнительным анамнезом родов. Симптомы включают депрессивное настроение, потерю интереса, изменения режима сна, изменение аппетита, чувство бесполезности, неспособность сосредоточиться и суицидальные мысли. Женщины также могут испытывать тревогу. У пациентов с ПРЛ также могут быть психотические симптомы, которые включают бред и галлюцинации (голоса, говорящие о том, что они причиняют вред младенцам).
PPD может привести к плохой связи между матерью и ребенком, отказу от грудного вскармливания, негативным методам воспитания, разладу в браке, а также к ухудшению результатов в отношении физического и психологического развития ребенка. Ремиссия симптомов снизит риск поведенческих и психических проблем у потомства.
Предыдущий эпизод ПРЛ повышает риск развития большой депрессии, биполярного расстройства и ПРЛ в будущем.
Следует также отметить прошлые личные и семейные истории послеродовой депрессии и послеродового психоза.
Оценка
Во время оценки важно включить историю употребления наркотиков и алкоголя, привычку курить и все лекарства, отпускаемые по рецепту и без рецепта. Скрининг на PPD можно проводить через 2–6 месяцев после родов. Существует несколько доступных инструментов скрининга, и одним из наиболее часто используемых является Эдинбургская шкала послеродовой депрессии (EPDS). Это опросник из 10 пунктов, который заполняется пациентами и занимает несколько минут. Пограничный балл EPDS, равный или превышающий 13, требуется, чтобы определить, подвержены ли пациенты риску развития ППД.
Этот скрининговый тест обеспечивает основу для дополнительных клинических тестов. Целями клинической оценки являются постановка диагноза, оценка суицидальных и смертоносных рисков, в данном случае обычно детоубийства, и исключение других психических заболеваний. [7]
[7]
Лечение/управление
[8] Лечением первой линии при послеродовой депрессии является психотерапия и прием антидепрессантов. Психосоциальная и психологическая психотерапия является вариантом лечения первой линии для женщин с легкой или умеренной послеродовой депрессией, особенно если матери не решаются начинать прием лекарств и собираются кормить новорожденного грудью. Женщинам с умеренной и тяжелой депрессией рекомендуется сочетание терапии и антидепрессантов. Селективные ингибиторы обратного захвата серотонина (СИОЗС) являются препаратами первого выбора. Рассмотрите возможность перехода на ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН) или миртазапин, если СИОЗС неэффективны. Как только будет достигнута эффективная доза, продолжайте лечение в течение 6–12 месяцев, чтобы предотвратить рецидив симптомов.
Фармакологические рекомендации для кормящих женщин должны включать обсуждение преимуществ грудного вскармливания, рисков применения антидепрессантов во время лактации и рисков невылеченных заболеваний. Повторяющаяся транскраниальная магнитная стимуляция (ТМС) — это метод лечения, который может предоставить альтернативный вариант для женщин, кормящих грудью и обеспокоенных тем, что их дети подвергаются воздействию лекарств. Больше всего данных по применению сертралина для профилактики и лечения послеродовой депрессии. Риск грудного вскармливания при приеме ингибитора обратного захвата серотонина относительно низок, и женщин можно поощрять к грудному вскармливанию во время приема антидепрессантов. Через 12 недель монотерапия КПТ оказалась замечательной как в монотерапии сертралином, так и в комбинированной терапии. Группа монотерапии когнитивно-поведенческой терапии обнаружила наиболее быстрый начальный эффект после начала лечения. Важным фактором продолжительности послеродовой депрессии является несвоевременное лечение.
Повторяющаяся транскраниальная магнитная стимуляция (ТМС) — это метод лечения, который может предоставить альтернативный вариант для женщин, кормящих грудью и обеспокоенных тем, что их дети подвергаются воздействию лекарств. Больше всего данных по применению сертралина для профилактики и лечения послеродовой депрессии. Риск грудного вскармливания при приеме ингибитора обратного захвата серотонина относительно низок, и женщин можно поощрять к грудному вскармливанию во время приема антидепрессантов. Через 12 недель монотерапия КПТ оказалась замечательной как в монотерапии сертралином, так и в комбинированной терапии. Группа монотерапии когнитивно-поведенческой терапии обнаружила наиболее быстрый начальный эффект после начала лечения. Важным фактором продолжительности послеродовой депрессии является несвоевременное лечение.
Транскраниальная магнитная стимуляция (ТМС) — это неинвазивная процедура, в которой используются магнитные волны для стимуляции и активации нервных клеток. Эти клетки малоактивны у людей с большой депрессией.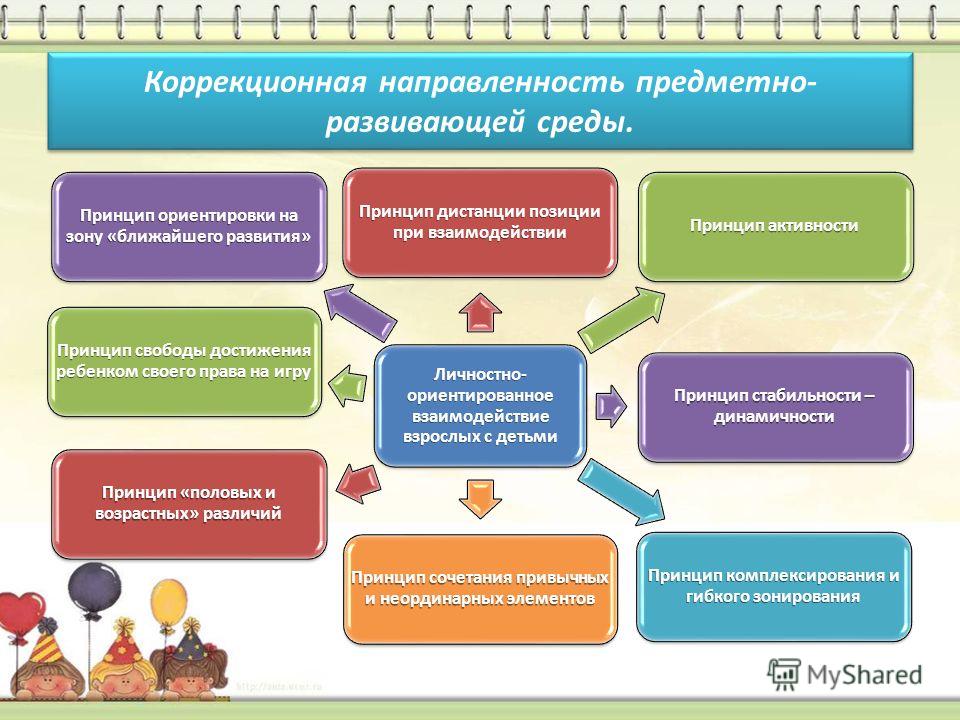 Обычно это делается пять раз в неделю в течение 4-6 недель, чтобы быть эффективным. Это делается у пациентов, которые не реагируют на антидепрессанты и психотерапию. Как правило, ТМС безопасна и хорошо переносится, но могут быть некоторые побочные эффекты, в том числе головные боли, головокружение, дискомфорт кожи головы и подергивание лицевых мышц. Некоторые серьезные побочные эффекты встречаются редко, в том числе судороги, потеря слуха при неадекватной защите ушей и мания у людей с биполярным расстройством. [9]
Обычно это делается пять раз в неделю в течение 4-6 недель, чтобы быть эффективным. Это делается у пациентов, которые не реагируют на антидепрессанты и психотерапию. Как правило, ТМС безопасна и хорошо переносится, но могут быть некоторые побочные эффекты, в том числе головные боли, головокружение, дискомфорт кожи головы и подергивание лицевых мышц. Некоторые серьезные побочные эффекты встречаются редко, в том числе судороги, потеря слуха при неадекватной защите ушей и мания у людей с биполярным расстройством. [9]
Пациенты с тяжелой послеродовой депрессией могут не реагировать на психотерапию и фармакотерапию. Для пациентов, невосприимчивых к четырем последовательным испытаниям лекарств, рекомендуется ЭСТ. ЭСТ особенно полезна у пациентов с психотической депрессией, с намерением или планами совершения самоубийства или детоубийства и отказом от еды, что приводит к недоеданию и обезвоживанию. [10][11] Несколько обсервационных исследований показали, что ЭСТ является более безопасным вариантом для кормящих матерей, поскольку она оказывает меньше побочных эффектов как на мать, так и на ребенка. [12][13]
[12][13]
Пациентам с тяжелой послеродовой депрессией, которые отказываются от ЭСТ или не реагируют на нее, рекомендуется внутривенное введение брексанолона. Брексанолон получил одобрение FDA в марте 2019 года и является первым препаратом, специально одобренным для лечения послеродовой депрессии. Брексанолон представляет собой водную форму аллопрегнанолона, метаболита прогестерона. Брексанолон рекомендуется только в том случае, если пациенты не получают улучшения от антидепрессантов или ЭСТ из-за его ограниченной доступности и ограниченного клинического опыта. В Соединенных Штатах брексанолон доступен только в сертифицированных медицинских учреждениях, и пациенты должны зарегистрироваться в Стратегической программе оценки и снижения рисков. В рамках этой программы пациенты находятся под постоянным наблюдением врача во время их внутривенного вливания на предмет усиления седативного эффекта, внезапной потери сознания и гипоксии. Брексанолон вводят внутривенно в виде непрерывной 60-часовой инфузии, которая длится примерно 2,5 дня. Многочисленные клинические испытания показывают, что брексанолон обычно хорошо переносится женщинами с послеродовой депрессией от умеренной до тяжелой степени и может обеспечить быстрый положительный ответ. [14][15] Необходимы дополнительные клинические испытания для дальнейшего изучения долгосрочной безопасности и эффективности брексанолона при лечении послеродовой депрессии.
Многочисленные клинические испытания показывают, что брексанолон обычно хорошо переносится женщинами с послеродовой депрессией от умеренной до тяжелой степени и может обеспечить быстрый положительный ответ. [14][15] Необходимы дополнительные клинические испытания для дальнейшего изучения долгосрочной безопасности и эффективности брексанолона при лечении послеродовой депрессии.
Дифференциальная диагностика
Бэби Блюз
Чаще всего возникает через 2–5 дней после родов и проходит через 10–14 дней. Женщины испытывают приступы плача, грусти, беспокойства, раздражительности, нарушения сна, изменения аппетита, спутанность сознания и утомляемость. Это не влияет на повседневное функционирование или способность заботиться о ребенке.
Гипертиреоз или гипотиреоз
Эти состояния также могут привести к расстройствам настроения. Их можно оценить, проверив уровни ТТГ и свободного Т4.
Послеродовой психоз
Послеродовой психоз – это неотложное психиатрическое состояние с потенциальным риском самоубийства и детоубийства. У самки могут быть галлюцинации, бессонница в течение нескольких ночей, возбуждение, необычное поведение, бред. Это острое начало маниакального или депрессивного психоза в течение первых нескольких дней или недель после родов.
У самки могут быть галлюцинации, бессонница в течение нескольких ночей, возбуждение, необычное поведение, бред. Это острое начало маниакального или депрессивного психоза в течение первых нескольких дней или недель после родов.
Прогноз
Послеродовая депрессия имеет последствия, выходящие за рамки физического вреда для ребенка. Данные показывают, что это состояние также влияет на связь между матерью и младенцем. Часто к ребенку относятся неадекватно с очень негативным отношением. Это может оказать существенное влияние на рост и развитие ребенка. Было обнаружено, что дети, рожденные от матерей с послеродовой депрессией, демонстрируют заметные изменения в поведении, измененное когнитивное развитие и раннее начало депрессивного заболевания. Что еще более важно, эти дети часто страдают ожирением и имеют дисфункцию в социальных взаимодействиях.
Осложнения
Послеродовая депрессия поражает мать, отца и младенца.
Мать: Если вовремя не лечить, это может привести к хроническому депрессивному расстройству. Даже при лечении ПРЛ может быть риском будущих эпизодов большой депрессии.
Даже при лечении ПРЛ может быть риском будущих эпизодов большой депрессии.
Отец: Это может спровоцировать депрессию у отца, поскольку это будет стрессовым событием для всей семьи.
Младенец: У детей матерей с невылеченной депрессией могут развиться поведенческие и эмоциональные проблемы. Чаще встречаются задержки в языковом развитии. Они также могут страдать от проблем со сном, трудностей с приемом пищи, чрезмерного плача и синдрома дефицита внимания/гиперактивности (СДВГ).
Жемчуг и другие проблемы
Перед родами можно определить многих женщин, подверженных риску развития ПРЛ. Эти женщины вместе со своими семьями должны быть обеспечены информацией и просвещением в отношении ПРД в пренатальном периоде. Информация должна быть подкреплена во время послеродовой госпитализации и после выписки. [1]
На занятиях по подготовке к родам молодых матерей учат обращаться за помощью и поддержкой, которые могут им понадобиться во время родов. Обучая женщин и их супругов признакам и симптомам ПРЛ, педагоги могут увеличить шансы на то, что страдающая женщина получит надлежащее лечение.
Обучая женщин и их супругов признакам и симптомам ПРЛ, педагоги могут увеличить шансы на то, что страдающая женщина получит надлежащее лечение.
Скрининг на симптомы депрессии можно проводить во время беременности. Этот скрининг может выявить женщин с повышенным риском развития ПРЛ.
Исключительно грудное вскармливание положительно влияет на снижение депрессивных симптомов от рождения до 3 месяцев.
Послеродовая депрессия может быть предотвращена, если родители получают уроки позитивного воспитания и когда связь матери и ребенка поощряется и укрепляется. Этого можно достичь за счет социальной поддержки со стороны семьи и поставщиков медицинских услуг. Наряду с этим, хороший материнский сон также может помочь в предотвращении PPD.
Улучшение результатов работы команды здравоохранения
Из-за высокой заболеваемости послеродовой депрессией в настоящее время основное внимание уделяется профилактике. В отличие от психиатра, медсестра в первую очередь должна выявлять женщин с высоким риском послеродовых расстройств настроения до родов. Во время приема медсестра может выявить женщину, у которой в анамнезе была депрессия или послеродовая хандра. Кроме того, любая женщина, у которой развилась депрессия во время беременности, должна быть выявлена и находиться под пристальным наблюдением послеродовой медсестры или поставщика первичной медико-санитарной помощи. Эти женщины нуждаются в обучении и поддержке в отношении доступных методов лечения. Некоторым из этих женщин может помочь консультация с терапевтом, а другим может потребоваться направление к психиатру для лечения антидепрессантами после родов. Как фармакологическая, так и немедикаментозная профилактика используются в таких условиях с переменным успехом. Существует также большое количество доказательств того, что послеродовые женщины с депрессией, которые лечатся, имеют гораздо лучший опыт связи матери и ребенка, чем те женщины, которые отказываются от лечения. Что еще более важно, у младенцев матерей, страдающих депрессией, также могут развиться различные проблемы с настроением и поведением, а также ожирение в более позднем возрасте.
Во время приема медсестра может выявить женщину, у которой в анамнезе была депрессия или послеродовая хандра. Кроме того, любая женщина, у которой развилась депрессия во время беременности, должна быть выявлена и находиться под пристальным наблюдением послеродовой медсестры или поставщика первичной медико-санитарной помощи. Эти женщины нуждаются в обучении и поддержке в отношении доступных методов лечения. Некоторым из этих женщин может помочь консультация с терапевтом, а другим может потребоваться направление к психиатру для лечения антидепрессантами после родов. Как фармакологическая, так и немедикаментозная профилактика используются в таких условиях с переменным успехом. Существует также большое количество доказательств того, что послеродовые женщины с депрессией, которые лечатся, имеют гораздо лучший опыт связи матери и ребенка, чем те женщины, которые отказываются от лечения. Что еще более важно, у младенцев матерей, страдающих депрессией, также могут развиться различные проблемы с настроением и поведением, а также ожирение в более позднем возрасте. Несмотря на осведомленность о послеродовой депрессии, многие женщины пропускают лечение, потому что за ними просто не следят после беременности. Таким образом, роль патронажной медсестры в послеродовом периоде имеет решающее значение. [16][17][18] [Уровень 5]
Несмотря на осведомленность о послеродовой депрессии, многие женщины пропускают лечение, потому что за ними просто не следят после беременности. Таким образом, роль патронажной медсестры в послеродовом периоде имеет решающее значение. [16][17][18] [Уровень 5]
Исходы
К сожалению, нет хороших рандомизированных клинических испытаний, которые показали бы какую-либо пользу скрининга послеродовых женщин на депрессию. Хотя эта тема остается дискуссионной, существует множество небольших серий случаев, показывающих, что лечение депрессии у женщин в послеродовом периоде приносит некоторую пользу. Какой тип терапии идеален для этих женщин, до сих пор неизвестно. [19][20][21] [Уровень 3]
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Прокомментируйте эту статью.
Ссылки
- 1.
-
Zauderer C. Послеродовая депрессия: как воспитатели родовспоможения могут помочь нарушить молчание.
 J Perinat Educ. 2009 Весна;18(2):23-31. [Бесплатная статья PMC: PMC2684038] [PubMed: 20190853]
J Perinat Educ. 2009 Весна;18(2):23-31. [Бесплатная статья PMC: PMC2684038] [PubMed: 20190853] - 2.
-
Гаэдрахмати М., Каземи А., Хейрабади Г., Эбрахими А., Бахрами М. Факторы риска послеродовой депрессии: описательный обзор. J Educ Health Promot. 2017;6:60. [Бесплатная статья PMC: PMC5561681] [PubMed: 28852652]
- 3.
-
Couto TC, Brancaglion MY, Alvim-Soares A, Moreira L, Garcia FD, Nicolato R, Aguiar RA, Leite HV, Corrêa H. Послеродовая депрессия: систематический обзор вовлеченной генетики. Всемирная психиатрия. 2015 22 марта; 5(1):103-11. [Бесплатная статья PMC: PMC4369539] [PubMed: 25815259]
- 4.
-
Мельцер-Броди С. Новое понимание перинатальной депрессии: патогенез и лечение во время беременности и после родов. Диалоги Clin Neurosci. 2011;13(1):89-100. [Бесплатная статья PMC: PMC3181972] [PubMed: 21485749]
- 5.
-
O’Hara MW, McCabe JE. Послеродовая депрессия: текущее состояние и дальнейшие направления.
 Annu Rev Clin Psychol. 2013;9:379-407. [PubMed: 23394227]
Annu Rev Clin Psychol. 2013;9:379-407. [PubMed: 23394227] - 6.
-
Cardaillac C, Rua C, Simon EG, El-Hage W. [Окситоцин и послеродовая депрессия]. J Gynecol Obstet Biol Reprod (Париж). 2016 окт; 45 (8): 786-795. [PubMed: 27312097]
- 7.
-
Лаккис Н.А., Махмассани Д.М. Инструменты скрининга депрессии в первичной медико-санитарной помощи: краткий обзор для клиницистов. последипломная мед. 2015 янв;127(1):99-106. [PubMed: 25526224]
- 8.
-
Бек КТ. Послеродовая депрессия: это не просто блюз. Ам Дж Нурс. 2006 май; 106(5):40-50; викторина 50-1. [PubMed: 16639243]
- 9.
-
Milgrom J, Gemmill AW, Ericksen J, Burrows G, Buist A, Reece J. Лечение послеродовой депрессии с помощью когнитивно-поведенческой терапии, сертралина и комбинированной терапии: рандомизированное контролируемое исследование. Aust NZJ Психиатрия. 2015 март; 49(3):236-45. [PubMed: 25586754]
- 10.
-
Stewart DE, Vigod SN.
 Послеродовая депрессия: патофизиология, лечение и новые методы лечения. Анну Рев Мед. 2019 27 января; 70: 183-196. [PubMed: 30691372]
Послеродовая депрессия: патофизиология, лечение и новые методы лечения. Анну Рев Мед. 2019 27 января; 70: 183-196. [PubMed: 30691372] - 11.
-
Йонкерс К.А., Вигод С., Росс Л.Е. Диагностика, патофизиология и лечение расстройств настроения у беременных и родильниц. Акушерство Гинекол. 2011 г., апрель; 117(4):961-977. [PubMed: 21422871]
- 12.
-
Робакис Т.К., Уильямс К.Е. Биологически обоснованные подходы к лечению больных со стойкой перинатальной депрессией. Arch Womens Ment Health. 2013 Октябрь; 16 (5): 343-51. [В паблике: 23828097]
- 13.
-
Андерсон Э.Л., Рети И.М. ЭСТ при беременности: обзор литературы с 1941 по 2007 год. Psychosom Med. 2009 г., февраль; 71 (2): 235–42. [PubMed: 151]
- 14.
-
Канес С., Колкухун Х., Гундуз-Брюс Х., Райнес С., Арнольд Р., Шактерле А., Доэрти Дж., Эпперсон К.Н., Делигианнидис К.М., Ризенберг Р., Хоффманн Э., Рубинов Д. , Jonas J, Paul S, Meltzer-Brody S.
 Брексанолон (инъекция SAGE-547) при послеродовой депрессии: рандомизированное контролируемое исследование. Ланцет. 2017 июл 29;390(10093):480-489. [PubMed: 28619476]
Брексанолон (инъекция SAGE-547) при послеродовой депрессии: рандомизированное контролируемое исследование. Ланцет. 2017 июл 29;390(10093):480-489. [PubMed: 28619476] - 15.
-
Meltzer-Brody S, Colquhoun H, Riesenberg R, Epperson CN, Deligiannidis KM, Rubinow DR, Li H, Sankoh AJ, Clemson C, Schacterle A, Jonas J, Kanes S Инъекции брексанолона при послеродовой депрессии: два многоцентровых, двойных слепых, рандомизированных, плацебо-контролируемых исследования 3 фазы. Ланцет. 22 сентября 2018 г .; 392 (10152): 1058-1070. [PubMed: 30177236]
- 16.
-
Johnson JE, Wiltsey-Stirman S, Sikorskiy A, Miller T, King A, Blume JL, Pham X, Moore Simas TA, Poleshuck E, Weinberg R, Zlotnick C. Протокол для исследования ROSE Sustainment (ROSES), последовательного рандомизированного исследования с несколькими назначениями для определения минимально необходимого вмешательства для поддержания программы профилактики послеродовой депрессии в дородовых клиниках, обслуживающих женщин с низким доходом.
 Реализовать науч. 2018 22 августа; 13 (1): 115. [Бесплатная статья PMC: PMC6106826] [PubMed: 30134941]
Реализовать науч. 2018 22 августа; 13 (1): 115. [Бесплатная статья PMC: PMC6106826] [PubMed: 30134941] - 17.
-
Ruyak SL, Qeadan F. Использование вопросника антенатального риска для оценки психосоциальных факторов риска, связанных с риском послеродовой депрессии: пилотное исследование. J Акушерское женское здоровье. 2018 23 августа; [Бесплатная статья PMC: PMC6387645] [PubMed: 30137692]
- 18.
-
Эльшатарат Р.А., Якуб М.И., Салех З.Т., Эбейд И.А., Абу Раддаха А.Х., Аль-Заарир М.С., Маабрех Р.С. Знания перинатальных медсестер и акушерок об оценке и лечении послеродовой депрессии. J Psychosoc Nurs Ment Health Serv. 2018 01 декабря; 56 (12): 36-46. [В паблике: 29916523]
- 19.
-
Риз С., Чэннон С., Уотерс К.С. Влияние материнской пренатальной и постнатальной тревожности на эмоциональные проблемы детей: систематический обзор. Европейская детская подростковая психиатрия. 2019 фев; 28 (2): 257-280. [Бесплатная статья PMC: PMC6510846] [PubMed: 29948234]
- 20.

-
Гурунг Б., Джексон Л.Дж., Монахан М., Баттерворт Р., Робертс Т.Е. Выявление и оценка преимуществ вмешательств при послеродовой депрессии: систематический обзор экономических оценок. BMC Беременность Роды. 2018 21 мая; 18 (1): 179. [Бесплатная статья PMC: PMC5963067] [PubMed: 29783936]
- 21.
-
Prevatt BS, Lowder EM, Desmarais SL. Вмешательство по поддержке сверстников при послеродовой депрессии: удовлетворенность участников и эффективность программы. Акушерство. 2018 сен;64:38-47. [PubMed: 29908406]
Послеродовая депрессия | March of Dimes
Послеродовая депрессия (также называемая ПРД) не является вашей виной. Это медицинское состояние, которое требует лечения, чтобы поправиться.
У многих женщин после родов возникает ППД. Это самая распространенная проблема молодых мам. Если вы считаете, что у вас PPD, сообщите об этом своему поставщику медицинских услуг.
PPD может затруднить вам уход за собой и вашим ребенком.
Если у вас есть признаки или симптомы PPD, поговорите со своим врачом о лечении.
Определенные виды консультирования могут помочь предотвратить депрессию. Если вы подвержены риску депрессии, поговорите со своим поставщиком услуг о поиске консультанта.
Загрузите наши листы медицинских действий на английском и испанском языках в отношении послеродовой депрессии.
Что такое послеродовая депрессия?
Послеродовая депрессия (также называемая ПРД) — это заболевание, которое возникает у многих женщин после рождения ребенка. Это сильные чувства грусти, беспокойства (беспокойства) и усталости, которые длятся долгое время после родов. Эти чувства могут мешать вам заботиться о себе и своем ребенке. ППД может произойти в любое время после родов. Часто это начинается в течение 1-3 недель после рождения ребенка. Нужно лечение, чтобы стало лучше.
ППД — разновидность перинатальной депрессии. Это депрессия, которая бывает во время беременности или в первый год после родов. ППД является наиболее частым осложнением у только что родивших женщин. Им страдает до 1 из 7 женщин (около 15 процентов).
ППД является наиболее частым осложнением у только что родивших женщин. Им страдает до 1 из 7 женщин (около 15 процентов).
Для половины женщин с диагнозом ПРЛ это первая депрессия. И у них могли быть признаки и симптомы депрессии во время беременности. Если у вас была PPD во время одной беременности, вы, вероятно, получите ее снова во время другой беременности.
PPD не ваша вина. Это не делает вас плохим человеком или плохой матерью. Если вы считаете, что у вас есть PPD, сообщите об этом своему поставщику медицинских услуг.
Является ли PPD таким же, как бэби-блюз?
Нет. PPD действует дольше и более опасен, чем бэби-блюз. Бэби-блюз — это чувство грусти, которое может возникнуть у вас после рождения ребенка. Бэби-блюз может случиться через 2-35 дней после родов и может длиться до 2 недель. У вас могут быть проблемы со сном, вы можете быть капризным или капризным и много плакать. Если вы чувствуете грусть, которая длится более 2 недель, сообщите об этом своему врачу. Она может проверить, есть ли у вас ППД.
Она может проверить, есть ли у вас ППД.
Каковы признаки и симптомы PPD?
У вас может быть PPD, если у вас есть пять или более признаков или симптомов, которые длятся более 2 недель. Признаки заболевания — это то, что кто-то другой может увидеть или узнать о вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение. Признаки и симптомы PPD включают:
Изменения в ваших чувствах:
- Чувство депрессии большую часть дня каждый день
- Чувство стыда, вины или ощущение неудачи
- Постоянное чувство паники или страха
- Сильные перепады настроения
Изменения в вашей повседневной жизни:
- Отсутствие интереса к вещам, которые вы обычно любите делать
- Постоянное чувство усталости
- Ешьте намного больше или намного меньше, чем обычно для вас
- Прибавка или потеря веса
- Проблемы со сном или слишком долгий сон
- Проблемы с концентрацией внимания или принятием решений
Изменения в том, как вы думаете о себе или своем ребенке:
- Проблемы с общением с ребенком
- Думать о причинении вреда себе или ребенку
- Мысли о самоубийстве (убить себя)
Если вы считаете, что у вас есть признаки или симптомы PPD, немедленно позвоните своему лечащему врачу. Есть вещи, которые вы и ваш врач можете сделать, чтобы помочь вам чувствовать себя лучше. Если вы боитесь навредить себе или ребенку, позвоните в службу экстренной помощи по номеру 9.11.
Есть вещи, которые вы и ваш врач можете сделать, чтобы помочь вам чувствовать себя лучше. Если вы боитесь навредить себе или ребенку, позвоните в службу экстренной помощи по номеру 9.11.
Может ли PPD повлиять на вашего ребенка?
Да. PPD может затруднить вам уход за собой и вашим ребенком. Вот почему важно лечить ППД как можно скорее. Если PPD не лечится:
- Вы можете пропустить послеродовые осмотры и не следовать инструкциям своего поставщика медицинских услуг.
- Возможно, вам будет трудно установить связь с ребенком.
- Ваш ребенок может не долго сосать грудь. PPD может затруднить для вас и вашего ребенка привыкание к грудному вскармливанию. Грудное молоко является лучшей пищей для вашего ребенка в течение первого года жизни.
- Ваш ребенок может не получить необходимую ему медицинскую помощь. PPD может затруднить уход за ребенком, если он заболел. Вы можете не увидеть у своего малыша проблем со здоровьем, требующих быстрого внимания и ухода.
 Вам может быть трудно обеспечить ребенку регулярный уход за ребенком, например, прививки. Прививки помогают защитить вашего ребенка от вредных инфекций.
Вам может быть трудно обеспечить ребенку регулярный уход за ребенком, например, прививки. Прививки помогают защитить вашего ребенка от вредных инфекций. - У вашего ребенка могут быть проблемы с обучением, поведением и развитием, а также проблемы с психическим здоровьем в более позднем возрасте.
Лечение PPD может помочь вам чувствовать себя лучше и быть в состоянии заботиться о своем ребенке. Если вы считаете, что у вас PPD, сообщите об этом своему поставщику медицинских услуг.
Что вызывает ППД?
Мы точно не знаем, что вызывает ППД. Это может случиться с любой женщиной после рождения ребенка. Возможные причины включают:
- Гены. Гены — это части клеток вашего тела, которые хранят инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. Депрессия чаще встречается у людей, члены семьи которых страдают депрессией. Это называется семейной историей депрессии.
- Изменение уровня гормонов после беременности.
 Гормоны — это химические вещества в вашем организме. Некоторые помогают контролировать свои эмоции и настроение. Во время беременности в организме повышается уровень гормонов эстрогена и прогестерона. Но в первые 24 часа после родов эти гормоны быстро приходят в норму. Это быстрое падение уровня гормонов может привести к ППД.
Гормоны — это химические вещества в вашем организме. Некоторые помогают контролировать свои эмоции и настроение. Во время беременности в организме повышается уровень гормонов эстрогена и прогестерона. Но в первые 24 часа после родов эти гормоны быстро приходят в норму. Это быстрое падение уровня гормонов может привести к ППД. - Низкий уровень гормонов щитовидной железы. Щитовидная железа — это железа на шее, которая помогает вашему телу использовать и накапливать энергию из пищи.
Вы подвержены риску PPD?
Некоторые факторы делают вас более склонными к ППД, чем другие. Это так называемые факторы риска. Фактор риска не обязательно означает, что у вас будет депрессия. Но это может повысить ваши шансы. Поговорите со своим лечащим врачом, чтобы узнать, подвержены ли вы риску PPD.
Ваш лечащий врач обследует (проверяет) вас на наличие PPD во время послеродовых осмотров. Скрининг означает, что ваш врач задает вам вопросы о ваших рисках, чувствах и настроении. Если скрининг показывает, что у вас может быть ПРЛ или что вы подвержены риску ПРЛ, ваш врач может помочь вам получить лечение.
Если скрининг показывает, что у вас может быть ПРЛ или что вы подвержены риску ПРЛ, ваш врач может помочь вам получить лечение.
Факторы риска для PPD включают:
- У вас была депрессия во время беременности или у вас была тяжелая депрессия или другое психическое заболевание в прошлом. Или у вас есть семейная история депрессии или психических заболеваний.
- Вы подверглись физическому или сексуальному насилию. Или у вас есть проблемы с вашим партнером, включая насилие в семье (также называемое насилием со стороны интимного партнера или IPV).
- В вашей жизни есть стресс, например, разлука с партнером, смерть близкого человека или болезнь, поразившая вас или близкого человека. Или вы безработный или у вас низкий доход, мало образования или мало поддержки со стороны семьи или друзей. Или ваша беременность незапланированная или нежелательная, или вы моложе 19 лет.
- У вас диабет. Диабет может быть предсуществующим диабетом (также называемым прегестационным).
 Это диабет, который у вас был до беременности. Или это может быть гестационный диабет. Это своего рода диабет, которым некоторые женщины заболевают во время беременности.
Это диабет, который у вас был до беременности. Или это может быть гестационный диабет. Это своего рода диабет, которым некоторые женщины заболевают во время беременности. - У вас есть осложнения во время беременности, такие как преждевременные роды, многоплодная беременность, врожденные дефекты и невынашивание беременности. Преждевременные роды — это когда ваш ребенок рождается слишком рано, до 37 недель беременности. Многоплодие — это когда вы беременны более чем одним ребенком. Врожденные дефекты — это состояния здоровья, которые могут изменить форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы со здоровьем в целом, с тем, как организм развивается или работает. Потеря беременности – это когда ваш ребенок умирает до рождения.
- Вы курите, пьете алкоголь или употребляете вредные наркотики.
- У вас проблемы с грудным вскармливанием или уходом за ребенком. Или ваш ребенок болен или имеет проблемы со здоровьем. Или у вас есть негативные мысли о том, чтобы быть мамой, и вам трудно приспособиться к тому, чтобы быть мамой.

Негативные мысли и чувства по поводу материнства могут включать:
- Сомнения в том, что вы можете быть хорошей мамой
- Давление на себя, чтобы стать идеальной мамой
- Ощущение, что вы уже не тот человек, которым были до рождения ребенка
- Чувство, что вы стали менее привлекательными после рождения ребенка
- Нет свободного времени для себя
- Чувство усталости и плохого настроения, потому что вы плохо спите или высыпаетесь
Не бойтесь обращаться к своему провайдеру. Она здесь, чтобы помочь вам и вашему ребенку быть здоровыми.
Можно ли предотвратить ППД?
Целевая группа профилактических служб США сообщает, что определенные виды консультирования (также называемые терапией) могут предотвратить перинатальную депрессию (включая предродовую депрессию) у женщин с повышенным риском депрессии. Консультирование — это когда вы говорите о своих чувствах и опасениях с консультантом или терапевтом. Этот человек помогает вам понять ваши чувства, решать проблемы и справляться с вещами в вашей повседневной жизни.
Этот человек помогает вам понять ваши чувства, решать проблемы и справляться с вещами в вашей повседневной жизни.
Целевая группа рекомендует консультировать женщин с одним или несколькими из этих факторов риска :
- Текущие признаки и симптомы депрессии
- История депрессии или другого психического расстройства
- Беременность в подростковом возрасте или мать-одиночка
- Наличие стрессовых жизненных обстоятельств, таких как низкий доход
- Стать жертвой ИПВ
Целевая группа рекомендует два вида консультирования для предотвращения PPD у женщин с повышенным риском:
- Когнитивно-поведенческая терапия (также называемая КПТ). КПТ помогает вам справляться с негативными мыслями, изменяя то, как вы думаете и действуете. Распространенные виды когнитивно-поведенческой терапии включают работу с терапевтом, который помогает вам ставить цели и выявлять негативные мысли и поведение, чтобы вы могли начать думать и действовать по-другому.
- Межличностная терапия (также называемая ИПТ). IPT помогает вам выявлять и справляться с состояниями и проблемами в вашей личной жизни, такими как отношения с вашим партнером и семьей, ситуации на работе или в вашем районе, заболевание или потеря любимого человека. Общие виды ИПТ включают работу с терапевтом в ролевых играх, ответы на открытые вопросы (не вопросы «да» или «нет») и внимательное изучение того, как вы принимаете решения и общаетесь с другими.
Если вы подвержены повышенному риску PPD, ваш врач может помочь вам получить лечение с помощью когнитивно-поведенческой терапии и ИПТ. Будьте честны со своим врачом о своей жизни, своей беременности и своих чувствах, чтобы ваш врач мог помочь вам найти консультантов для лечения.
Как лечить PPD?
Если вы считаете, что у вас может быть PPD, немедленно обратитесь к своему лечащему врачу. Вашим провайдером может быть:
- Ваш поставщик дородового ухода.
 Это поставщик, который оказывал вам медицинскую помощь во время беременности.
Это поставщик, который оказывал вам медицинскую помощь во время беременности. - Ваш основной лечащий врач. Это ваш основной поставщик медицинских услуг, который оказывает вам общую медицинскую помощь.
- Психиатр. Это может быть психиатр, психолог, социальный работник, консультант или терапевт.
- Лечащий врач вашего ребенка
Чтобы узнать, есть ли у вас PPD, ваш врач задаст вам вопросы о вашем самочувствии. Он хочет знать, не вызывают ли ваши чувства проблемы в том, как вы заботитесь о себе и своем ребенке. Он может попросить вас заполнить форму, называемую анкетой для выявления депрессии. Ваши ответы в форме могут помочь ему узнать, есть ли у вас PPD.
Ваш врач может провести анализы, чтобы определить, есть ли у вас другие проблемы со здоровьем, которые могут привести к PPD. Например, он может проверить ваши гормоны щитовидной железы. Низкий уровень гормонов щитовидной железы может привести к ППД.
Чем раньше вы обратитесь к своему поставщику медицинских услуг по поводу PPD, тем лучше. Вы можете начать лечение, чтобы позаботиться о себе и своем ребенке. Лечение может включать:
Вы можете начать лечение, чтобы позаботиться о себе и своем ребенке. Лечение может включать:
- Консультации , такие как КПТ и ИПТ
- Группы поддержки. Это группы людей, которые встречаются вместе или выходят в Интернет, чтобы поделиться своими чувствами и опытом по определенным темам. Попросите своего поставщика медицинских услуг или консультанта помочь вам найти группу поддержки PPD.
- Медицина. PPD часто лечат лекарствами.
Лекарства для лечения PPD включают:
- Антидепрессанты. Это лекарства, используемые для лечения многих видов депрессии, в том числе PPD. Некоторые из них имеют побочные эффекты, такие как сухость во рту или увеличение веса. И некоторые из них небезопасно принимать, если вы кормите грудью. Поговорите со своим врачом, чтобы узнать об этих лекарствах, чтобы решить, подходят ли они вам.
- Эстроген. Этот гормон играет важную роль в менструальном цикле и беременности.
 Во время родов количество эстрогена в организме быстро падает. Чтобы помочь с PPD, ваш врач может предложить вам носить пластырь с эстрогеном на коже, чтобы заменить эстроген, потерянный вашим телом. Если вы кормите грудью, узнайте у своего врача, безопасно ли вам использовать пластырь. Вы можете передать эстроген ребенку через грудное молоко.
Во время родов количество эстрогена в организме быстро падает. Чтобы помочь с PPD, ваш врач может предложить вам носить пластырь с эстрогеном на коже, чтобы заменить эстроген, потерянный вашим телом. Если вы кормите грудью, узнайте у своего врача, безопасно ли вам использовать пластырь. Вы можете передать эстроген ребенку через грудное молоко.
Если вы принимаете лекарства от PPD:
- Не начинайте и не прекращайте прием каких-либо лекарств от PPD без разрешения вашего врача. Важно, чтобы вы принимали все свои лекарства до тех пор, пока их прописывает ваш лечащий врач. Некоторые лекарства, используемые для лечения депрессии, имеют побочные эффекты, если прекратить их прием слишком рано. Следуйте инструкциям вашего врача о том, как принимать лекарство.
- Если вы кормите грудью, некоторые лекарства, используемые для лечения PPD, небезопасны для вашего ребенка. Поговорите со своим врачом, чтобы убедиться, что то, что вы принимаете, лучше всего подходит как вам, так и вашему ребенку.
- Некоторые люди используют траву под названием зверобой для лечения депрессии. Мы не знаем, насколько безопасна эта трава для женщин с ПРЛ. Необходимы дополнительные исследования. Пока мы не узнаем об этом больше, не принимайте зверобой для ППД.
Если у вас PPD, что вы можете сделать, чтобы почувствовать себя лучше?
Вот что вы можете сделать, чтобы улучшить лечение, предоставляемое вашим поставщиком медицинских услуг:
Будьте здоровы и в хорошей форме.
- Делайте что-нибудь активно каждый день. Сходите на прогулку или вернитесь в спортзал.
- Ешьте здоровую пищу. К ним относятся фрукты, овощи, цельнозерновой хлеб и нежирное мясо. Старайтесь есть меньше сладостей и соленых закусок.
- Отдыхай как можно больше. Старайтесь спать, когда спит ваш ребенок.
- Не пейте алкоголь. Это включает в себя пиво, вино, винные холодильники и спиртные напитки. Алкоголь является депрессантом, а это значит, что он может замедлить работу вашего организма и вызвать у вас еще большую депрессию.
 Он также может взаимодействовать с лекарством, которое вы принимаете от PPD. Никогда не стоит употреблять алкоголь, если вы кормите грудью. Это потому, что вы можете передать алкоголь своему ребенку через грудное молоко.
Он также может взаимодействовать с лекарством, которое вы принимаете от PPD. Никогда не стоит употреблять алкоголь, если вы кормите грудью. Это потому, что вы можете передать алкоголь своему ребенку через грудное молоко. - Не принимайте уличные наркотики. Они влияют на работу вашего организма и могут вызвать проблемы с лекарством, которое вы принимаете от ППД. Вы также можете передать ребенку уличные наркотики через грудное молоко.
Просите и принимайте помощь.
- Поддерживайте связь с людьми, которые вам небезразличны и которые заботятся о вас. Расскажите своему партнеру, семье и друзьям, как вы себя чувствуете.
- Найдите время для себя. Попросите кого-нибудь, кому вы доверяете, присмотреть за ребенком, чтобы вы могли выйти из дома. Навестите друга, выйдите на улицу или сделайте что-нибудь, что вам нравится. Запланируйте некоторое время наедине с вашим партнером.
- Пусть другие помогают по дому. Попросите своих друзей и семью присмотреть за ребенком, помочь по хозяйству или сходить за продуктами.
 Не бойтесь сказать им, что вам нужно.
Не бойтесь сказать им, что вам нужно.
Уменьшите стресс.
- Делайте то, что вам нравилось делать до рождения ребенка. Послушайте музыку, почитайте хорошую книгу или запишитесь на курсы. Делайте то, что до беременности доставляло вам удовольствие.
- Старайтесь не вносить серьезных изменений в свою жизнь сразу после рождения ребенка. К ним относятся переезд или смена работы. Серьезные изменения могут добавить стресса в вашу жизнь, в котором вы сейчас не нуждаетесь.
- Поговорите со своим боссом о возвращении к работе. Возможно, вы сможете работать дома или неполный рабочий день, когда впервые вернетесь на работу.
Что такое послеродовой психоз?
Послеродовой психоз — редкая тяжелая форма депрессии. Это не то же самое, что PPD. Около 1 или 2 из 1000 женщин страдают послеродовым психозом после родов. Обычно это начинается в первые 2 недели после родов. Женщины с определенными психическими расстройствами (биполярное расстройство или шизоаффективное расстройство) чаще страдают послеродовым психозом, чем другие женщины.
Если у вас послеродовой психоз, вам необходимо лечение, чтобы выздороветь. Немедленно позвоните своему поставщику медицинских услуг, если у вас есть какие-либо из следующих признаков или симптомов:
- Вы видите или слышите вещи, которых нет
- Чувствую себя очень растерянным
- Чувство безнадежности, расстройства или беспокойства
- Чувство паранойи, как будто вы не можете доверять другим людям или думаете, что другие люди хотят причинить вам вред
- Резкие перепады настроения
- Проблемы со сном, даже когда вы очень устали
- Думать или пытаться причинить вред себе, ребенку или другим людям
Если вы думаете причинить вред себе или своему ребенку, немедленно позвоните в службу экстренной помощи (911).
Дополнительные версии этой статьи доступны на арабском, упрощенном китайском, хинди и урду
Переведенные документы любезно предоставлены сотрудниками CooperSurgical Inc. Ресурс для женщин, их семей и друзей от Министерства здравоохранения и социальных служб США, Управления ресурсов и служб здравоохранения, Управления охраны здоровья матери и ребенка




 д.
д.